对于产品经理而言,SaaS化转型的核心矛盾始终悬而未决:如何让一套共享底层资源的系统,既能稳稳扛住三甲医院日均数万条诊疗数据的高频交互(稳定性),又能灵活适配社区医院、专科医院的差异化流程(扩展性)?本文将从架构设计的产品实践出发,结合真实项目经验,拆解这一平衡难题的解决路径。

在医疗行业数字化转型迈入深水区的今天,医院信息系统(HIS)正经历一场从传统本地化部署到SaaS模式的关键迁移。这不仅仅是技术架构的简单重构,更是对医疗服务场景、业务流程与技术实现的深度融合考验。
一、多租户架构的核心矛盾
SaaS模式的本质是一份代码、多租户复用,通过底层资源(服务器、数据库、算力)的共享实现成本最优。但医疗场景的复杂性,让这种共享面临着前所未有的挑战——不同级别、类型的医院,对系统的需求可能存在天壤之别,甚至同一地区的两家三甲医院,因专科特色不同,需求差异也可能高达到30%。
1.1 租户需求的量级差
在实际项目中,我们曾遇到过一组极具代表性的对比案例:
某省级三甲医院(综合类)的业务场景堪称医疗服务超级综合体:门诊分设32个专科,住院部涵盖26个病区,仅手术安排系统就需支持日间手术、急诊手术、择期手术、微创手术、达芬奇机器人手术等7种流程,且需与LIS(实验室信息系统)、PACS(影像归档和通信系统)、ICU监护系统实时联动,日均数据交互量峰值可达12万条,其中手术相关数据的实时性要求精确到秒级(如术中生命体征与麻醉系统的联动)。
而同一区域的中心医院(二级)则更侧重基础诊疗:门诊以全科为主,仅设内科、外科等5个基础科室,住院流程简化(无ICU病区),手术类型多为疝气修补、骨折复位等常规小手术,系统仅需满足挂号-接诊-结算的基础闭环,日均数据交互量约2万条,且对实时性要求较低(如检查报告可延迟30分钟生成)。
当这两类医院共用一套SaaS系统时,底层资源的分配就成了棘手问题:为三甲医院预留的高性能服务器(8核16G配置),在区域中心医院的低峰期(如午后)资源利用率不足20%,造成浪费;而若按区域中心医院的需求配置资源(4核8G),三甲医院的早高峰(7:30-9:30)则会出现挂号页面加载延迟、结算系统卡顿等问题,直接影响患者体验。
1.2 租户需求的类型差
除了量级差异,不同类型医院的业务流程逻辑差异同样显著。比如肿瘤专科医院与儿童医院的核心需求几乎背道而驰:
肿瘤医院的核心需求集中在多学科会诊(MDT)与病程追踪——需支持10+科室医生同时在线阅片、实时标注病灶,且要记录患者从初诊、化疗方案制定、疗效评估到复发监测的全周期数据,仅化疗药物剂量计算就需关联患者体重、肝肾功能指标、既往化疗反应等15项参数;而儿童医院则更关注亲子协同与流程轻量化——需支持家长代挂号、代缴费、查看检查报告(需验证亲子关系),且因患儿哭闹等特殊情况,需简化就诊流程(如支持护士站代填部分表单),功能颗粒度更偏向便捷性而非复杂性。
这种类型差直接导致业务流程逻辑的兼容性难题:若为肿瘤医院开发的复杂计算逻辑强行植入儿童医院系统,会导致界面冗余、操作繁琐;若为儿童医院简化的流程应用于肿瘤医院,则会因参数缺失引发医疗风险(如化疗剂量计算错误)。
二、核心功能标准化+增值模块可配置的双层架构
面对多租户的需求差异,我们在历经3个省级医疗云项目(覆盖2家三甲、5家二级、12家社区医院)的实践后,探索出核心功能标准化+增值模块可配置的双层架构模型。这一模型的核心逻辑是:将所有医院的共性需求做深做透,用标准化保障稳定性;将个性化需求拆分为可插拔的增值模块,用配置化实现扩展性。
2.1 核心功能标准化
核心功能是医院信息系统的基础设施,必须具备极强的稳定性和通用性。产品经理需要像提炼公约数一样,从纷繁的业务场景中沉淀出共性需求,形成不可随意修改的功能基线——这一基线的修改需经过业务委员会+技术委员会双审批,且全年修改次数不得超过3次(以保障稳定性)。
2.1.1 锚定核心业务流程
医院的核心业务流程具有强行业共性,这些流程的核心逻辑在不同医院中差异极小,是标准化的重点。我们通过三级需求调研法锁定核心流程:
- 一级调研:覆盖30家不同级别医院的业务骨干(院长、信息科主任、临床护士长等),收集必须有的功能;
- 二级调研:对收集的需求进行交叉验证,筛选出90%以上医院都需要的流程;
- 三级调研:联合临床专家(如三甲医院的医务处长)评估流程的不可替代性(如缺失是否会影响诊疗安全)。
最终锁定的核心流程包括:患者就诊全流程(挂号→分诊→接诊→检查→治疗→结算→归档)、药品管理全流程(采购→入库→药房调配→发药→库存预警)、医护人员权限管理(角色定义→权限分配→操作日志审计)等。
以医保结算为例,尽管各省市的医保政策细则不同(如北京的门诊封顶线为2万元/年,上海为5000元/年),但结算的核心环节(费用归集→医保目录匹配→自付金额计算→医保支付申请→结算单生成)是统一的。我们将这些环节固化为核心模块,并通过三重测试保障稳定性:
- 单元测试:覆盖95%以上的代码分支(重点测试医保目录匹配的边界条件,如同一药品不同规格的目录编码匹配);
- 压力测试:模拟三甲医院早高峰场景(1小时内1万笔结算请求),持续72小时,要求响应时间稳定在300ms以内,无内存泄漏;
- 灾备测试:模拟数据库宕机(切换至备用库)、网络中断(自动降级为离线结算模式)等极端情况,要求业务中断时间不超过5分钟。
2.1.2 融合行业标准与政策要求
医疗行业的强监管特性,决定了核心功能必须严格遵循行业标准。我们建立了标准跟踪机制:安排专人对接国家卫健委、医保局的政策更新(如《电子病历应用管理规范》2023年修订版、医保目录2024年调整通知),并将标准条款拆解为可执行的功能点。
以电子病历为例,根据规范要求,电子病历需包含患者基本信息、主诉、现病史、体格检查、诊断结论等18项核心要素,且需支持结构化存储(便于数据统计)和篡改留痕(任何修改需记录修改人、时间、原因)。我们在核心模块中设计了:
- 结构化录入模板:将18项要素拆解为必填项(如诊断结论)、选填项(如既往手术史),并为每项要素定义数据类型(如体温为数值型,过敏史为多选型);
- 版本控制机制:每次修改生成新版本(如0→V1.1),老版本不可删除,系统自动记录修改轨迹(如2024-05-1015:30张医生修改诊断结论:从‘肺炎’改为‘病毒性肺炎’)。
同时,针对政策的动态变化(如医保目录每年更新约5%的药品),我们设计了政策配置中心——一个可视化的web界面,运维人员可通过上传Excel模板→字段映射→规则校验→生效时间设置四步完成更新,无需修改核心代码。例如2024年某省将诺西那生钠纳入医保目录,运维人员仅需在配置中心上传包含药品编码、报销比例、适应症限制的表格,系统自动匹配至结算模块,全程不超过10分钟。
2.1.3 标准化的实施路径
标准化并非一蹴而就,我们总结出四步实施法:
- 需求基线制定:组织临床、信息、技术三方评审,将核心需求写入《功能基线说明书》(明确功能范围、逻辑、接口标准),并由医院签字确认;
- 灰度发布:先在2-3家代表性医院(如1家三甲、1家二级)试点,收集非个性化问题(如流程遗漏、逻辑错误);
- 基线固化:根据试点反馈优化后,发布正式基线版本,标注基线版本0,并冻结核心代码(仅允许bug修复,不接受功能新增);
- 定期回顾:每季度组织一次基线评审,若行业标准或政策发生重大变化(如医保结算流程重构),启动基线升级(从0→V2.0),并同步所有租户。
2.2 增值模块可配置
对于个性化需求(即仅30%以下医院需要的功能),我们采用插件化架构实现配置化扩展。这些需求往往与医院的特色专科、管理模式相关,比如肿瘤医院的多学科会诊(MDT)流程、儿童医院的家长陪同诊疗权限管理等。
2.2.1 插件化架构的设计要点
插件化架构的核心是主系统与插件松耦合,具体通过三个技术手段实现:
1)接口标准化:定义统一的插件接入协议(基于RESTfulAPI),明确数据交互格式(JSONSchema)。例如,某三甲医院的手术分级管理插件需向主系统同步手术难度等级术者资质等数据,我们在协议中固定了字段:

主系统仅需校验字段完整性,无需关心插件内部的分级逻辑(如为何某手术定为3级),确保接口兼容。
2)独立部署与资源隔离:每个插件单独部署在Docker容器中,通过Kubernetes进行资源调度。我们为插件设置了资源池隔离:三甲医院的插件可使用高性能池(4核8G起),社区医院的插件使用基础池(2核4G),且插件之间的CPU、内存资源不共享(避免某插件异常占用资源影响其他插件)。例如,当肿瘤医院的MDT插件因多医生同时在线阅片(带宽需求激增)时,系统会自动为其临时扩容(从4核8G增至8核16G),但资源取自其专属池,不影响其他医院的插件。
3)版本兼容机制:插件与主系统的版本需严格匹配(如主系统0兼容插件V2.0及以上版本)。我们在插件市场中嵌入版本校验工具:当医院选择某插件时,工具自动检测主系统版本,若不兼容则提示需将主系统升级至V3.0才能安装此插件,并提供一键升级入口。同时,插件支持灰度升级——先在测试环境验证,再在夜间(非就诊高峰)推送至生产环境,确保不影响白天业务。
2.2.2 低代码配置化工具
为让医院IT团队能自主配置插件(无需依赖开发),我们开发了可视化配置平台,包含三大核心工具:
- 流程画布:针对诊疗路径等流程类插件,提供拖拽式配置。画布左侧是节点库(如术前检查术中记录术后随访),右侧是属性面板(可设置节点名称、执行人、超时提醒)。例如,某儿童医院配置家长陪同诊疗流程时,只需拖拽家长身份验证节点(设置需上传户口本照片)、陪同权限设置节点(设置仅允许查看检查报告,不可修改病历),并通过连线定义节点顺序,全程无需写代码。
- 表单设计器:针对特殊病种登记表等表单类插件,支持添加输入框、下拉框、日期选择器等控件,并关联数据校验规则。例如,肿瘤医院配置化疗方案申请表时,可添加体表面积输入框(设置数值范围5-3.0m²)、化疗药物下拉框(关联药品库,仅显示化疗类药物),并设置体表面积为空时不可提交的校验规则。设计完成后,系统自动生成表单页面,并支持导出PDF模板。
- 规则引擎:针对复杂业务规则(如手术排期优先级),提供可视化条件配置。例如,某三甲医院的手术排期规则为急诊手术>日间手术>择期手术,同类型手术中VIP患者优先,可在规则引擎中设置:
规则配置后,系统自动应用于手术排期模块,无需开发介入。
2.2.3 插件生态的管理
为保证插件质量,我们建立了插件生态管理机制:
- 插件市场:类似手机应用商店,医院可在市场中浏览、下载插件(分为免费插件如科室排班表、付费插件如MDT多学科会诊);
- 评分体系:医院使用插件后可评分(1-5星),并反馈问题(如表单设计器偶发卡顿),开发团队需在48小时内响应;
- 淘汰机制:连续3个月评分低于3星的插件,自动下架并提示替代方案;长期无更新(超过1年)的插件,标记建议升级,并提供迁移工具。
三、借力云原生技术
云原生技术(容器化、微服务、服务网格等)为SaaS化架构提供了底层支撑,让稳定性与扩展性的平衡更具可操作性。在实际项目中,我们将云原生技术与医疗场景深度结合,形成了一套医疗云专属方案。
3.1 容器化与弹性伸缩
医院的业务负载具有显著的潮汐特性——三甲医院早8-10点是挂号高峰(每秒50+请求),午间12-14点负载下降(每秒5-10请求),这种波动要求系统能按需扩缩容。我们基于Docker+Kubernetes实现了智能伸缩:
1)容器化部署:将核心模块(如挂号、结算)、插件模块分别打包为Docker镜像(核心模块镜像大小控制在500MB以内,确保快速启动),并为每个镜像设置资源限制(如挂号模块单容器最多使用2核CPU、4G内存)。
2)动态伸缩策略:通过Prometheus监控模块的关键指标(CPU使用率、请求排队数、响应时间),设置触发阈值:
- 扩容阈值:CPU使用率>70%或响应时间>500ms或请求排队数>100,持续30秒;
- 缩容阈值:CPU使用率<30%,持续5分钟。
例如,某三甲医院挂号高峰时,系统检测到CPU使用率达85%,自动将挂号模块的容器实例从5个增至20个(通过Kubernetes的HPA控制器),并通过Nginx负载均衡将请求分发至新实例;高峰过后,当CPU使用率降至25%,系统逐步将实例缩至5个,避免资源浪费。
3)负载隔离:为不同级别医院设置命名空间(如ns_top3、ns_secondary),每个命名空间的容器资源独立分配(三甲医院的命名空间预留20核CPU、40G内存,二级医院预留8核CPU、16G内存),防止某家医院的突发负载影响其他租户。
3.2 微服务拆分
传统单体架构难以满足多租户的差异化需求(改一处影响全局),我们按领域驱动设计(DDD)将系统拆分为12个微服务,每个服务专注于一个业务领域:
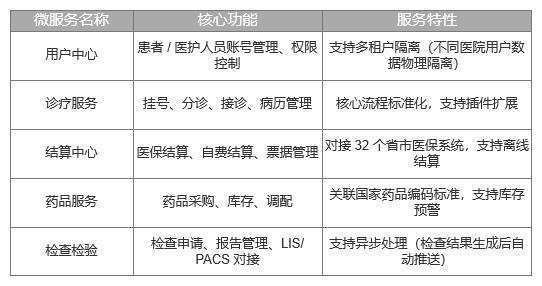
微服务之间通过API网关(Spring CloudGateway)通信,网关负责:
- 路由转发:将结算请求转发至结算中心,挂号请求转发至诊疗服务;
- 身份认证:验证请求携带的租户ID+Token,确保只有授权租户能访问;
- 限流熔断:为每个租户设置请求上限(如三甲医院每秒100请求,社区医院每秒20请求),防止过载;当某服务故障时(如LIS系统超时),自动熔断并返回友好提示(检查报告暂未生成,请稍后查询)。
此外,微服务支持独立部署——某医院需要升级结算服务时,仅需更新结算中心的镜像,其他服务不受影响,大幅降低升级风险。
3.3 服务网格
随着微服务数量增加(从5个增至12个),服务间的调用关系变得复杂(如诊疗服务需调用药品服务、检查检验服务),我们引入Istio服务网格解决服务治理难题:
- 流量管理:通过虚拟服务配置路由规则,例如将医保结算请求的10%导至新版本服务(灰度测试),90%导至老版本,验证无误后全量切换;
- 监控追踪:自动记录服务间的调用链路(如挂号→分诊→接诊的耗时),并在Grafana仪表盘展示(支持按租户、服务名称筛选),便于定位故障(如分诊服务响应慢导致挂号流程卡顿);
- 安全通信:服务间通信采用TLS加密(自动生成、更新证书),防止数据传输中被篡改(尤其重要,因为涉及患者隐私数据)。
四、产品经理的战略取舍
SaaS化转型是一场长期战役,产品经理既要确保项目活在当下(按时上线、满足需求),又要让系统赢在未来(具备扩展性、适配行业变化),这种平衡需要战略级的取舍智慧。
4.1 短期聚焦核心功能的快速落地与风险可控
医院对系统上线有明确的时间要求(如三甲医院可能要求6个月内完成老系统替换),短期内需优先保障核心功能的交付效率,但不能为了速度牺牲质量。我们的实践是:
1)MVP+迭代模式:首期上线最小可行产品(包含挂号、接诊、结算等核心模块),满足医院的基本生存需求。例如,某三甲医院项目中,我们用3个月完成MVP上线(支持基础诊疗流程),后续每2周迭代一次(补充医保跨省结算电子处方流转等功能),既缩短了上线周期,又能根据反馈快速调整。
2)需求优先级矩阵:将需求分为必须有(P0)应该有(P1)可以有(P2)三级,集中资源攻克P0需求。例如:
- P0:医保对接(不上线无法结算)、药品库存管理(不上线影响发药);
- P1:科室绩效分析(重要但可延后1个月);
- P2:患者满意度调查(非核心,可后期通过插件实现)。
3)风险前置管理:上线前制定应急预案,针对可能出现的问题(如医保结算失败、数据迁移错误)明确处理步骤。例如,准备手工结算备用流程(当系统结算故障时,护士可打印费用清单,手工计算医保金额),并提前培训20%的窗口人员掌握备用流程,确保业务不中断。
4.2 长期构建可生长的生态架构
医疗行业正从院内信息化向区域医疗协同AI辅助诊疗演进,系统需具备对接更多生态伙伴(如体检机构、慢病管理平台、AI诊断公司)的能力。因此,在架构设计初期就要埋下生态扩展的伏笔:
1)第三方应用接入层:预留标准化接入接口,支持合作伙伴通过0协议授权接入。例如,某体检机构想要调用医院的患者基本信息接口时,只需在接入层完成认证(获取access_token),并遵守数据脱敏规则(返回的手机号中间4位用*代替),即可安全调用,无需修改医院核心系统。
2)数据中台:通过数据标准化打破信息孤岛,为未来的AI应用预留数据基础。我们统一了三大核心数据标准: 数据中台将这些标准化数据存储在数据湖(基于Hadoop)中,未来AI公司可通过API调用(如获取近3年糖尿病患者的血糖数据用于模型训练),加速AI辅助诊疗的落地。
- 患者唯一ID:为每个患者分配跨院唯一标识(关联身份证号、医保卡号),解决患者在不同医院有不同ID的问题;
- 诊断编码:统一使用ICD-10国际疾病分类编码(如高血压对应I10),确保不同医院的诊断数据可对比;
- 药品编码:对接国家药品监督管理局的编码标准,实现同药不同名的统一识别(如阿司匹林的不同商品名对应同一编码)。
- 数据中台将这些标准化数据存储在数据湖(基于Hadoop)中,未来AI公司可通过API调用(如获取近3年糖尿病患者的血糖数据用于模型训练),加速AI辅助诊疗的落地。
3)技术债务管理:随着系统迭代,代码中难免产生技术债务(如临时妥协的设计、未优化的接口),我们每季度进行一次债务清算——评估债务对扩展性的影响(如某接口未支持分页,未来数据量大时会卡顿),并在迭代中优先偿还高风险债务(如重构接口支持分页),避免债务累积导致系统僵化。
医院信息系统的SaaS化转型,本质是标准化与个性化的动态平衡艺术。它不像搭建积木那样简单拼接,而更像培育一棵大树——核心功能是深扎土壤的根系(标准化保障稳定),增值模块是伸展的枝叶(配置化支持生长),云原生技术是输送养分的脉络(弹性支撑),而产品经理则是园丁,既要修剪枝叶(控制复杂度),又要施肥浇水(迭代优化),让大树既能抵御风雨(应对高负载、故障),又能向阳生长(适配新需求、新场景)。
这场转型没有标准答案,但有底层逻辑——以患者为中心(所有功能最终服务于诊疗效率提升)、以安全为底线(稳定性永远优先于新功能)、以生态为目标(开放接口拥抱行业协同)。唯有将业务理解(懂医疗)、技术洞察(懂架构)与战略眼光(懂趋势)深度融合,才能打造出真正适配医疗行业的SaaS系统,让数字化转型不仅停留在替换系统的层面,更能成为推动医疗服务升级的隐形引擎。
本文由 @阿堂 原创发布于人人都是产品经理。未经作者许可,禁止转载
题图来自Unsplash,基于CC0协议